Článek
Článek si také můžete poslechnout v audioverzi.
Včasné odhalení sice neznamená, že se nemoc vždy podaří vyléčit, ale šanci na uzdravení to v mnoha případech výrazně zvyšuje. „Včasný záchyt nádoru představuje významnou naději na uzdravení. Jeho zachycení v době, kdy je malý a nádorové buňky se ještě krevní ani lymfatickou cestou nevydaly na trasu do vzdálených orgánů, přináší největší naději na uzdravení,“ říká profesorka Petra Tesařová, členka výboru České onkologické společnosti a přednostka Ústavu radiační onkologie pražské Fakultní nemocnice Bulovka.
Jen u včasně odhalených nemocí je možné využít nejmodernějších postupů a léčby a maximálně zvýšit naději na úplné vyléčení.
Už nejen prsa a děložní čípek
Cílem screeningu je odhalit nemoc u zdánlivě zdravých lidí, kteří nemají žádné obtíže, ale kvůli věku či životnímu stylu u nich stoupá riziko, že onemocní. Možnosti screeningu se za posledních deset let podstatně rozšířily – fungují jako prevence onemocnění prsu, tlustého střeva a konečníku a děložního hrdla. Od roku 2022 běží preventivní program časného záchytu nádorových onemocnění plic, loni přibyl screening prostaty a začalo rovněž screeningové vyšetřování nádoru slinivky. To vše zdarma.
Bohužel zdaleka ne všichni, kdo by na ně mohli a měli chodit, se odhodlají. Podle dat Národního screeningového centra je v tomto směru dlouhodobě nejúspěšnější screening rakoviny děložního čípku, který si nechává vyšetřit přes 60 procent žen. Problémem ovšem je, že po padesátce často přestávají chodit na gynekologii, a tím i na tento screening, riziko nemoci se přitom zvláště po šedesátce zvyšuje.
Co se týče mamografu, pravidelně ho absolvuje asi 60 procent žen. Ještě méně lidí pak chodí na screening rakoviny tlustého střeva, tam se zapojuje jen asi třetina.
V současné době stále nejvíce lidí umírá na nemoci srdce a cév, kolem roku 2030 tomu tak už ale nemusí být. Vývoj nasvědčuje, že ve vyspělých a bohatých zemích, k nimž Česko patří, se nejčastější příčinou stane právě některý z druhů rakoviny. Z toho vyplývá, že screeningy mají smysl.
„Výskyt onkologických onemocnění je na vzestupu a nic nenasvědčuje tomu, že by se situace měla výhledově změnit. Nejčastější příčinou úmrtí na novotvary jsou zhoubné nádory průdušnice, průdušek a plic, tlustého střeva a konečníku, slinivky břišní, prostaty a u žen prsu, které mohou za více než 50 procent úmrtí na rakovinu,“ vyčíslil profesor Jindřich Fínek, místopředseda České onkologické společnosti a přednosta Onkologické a radioterapeutické kliniky Fakultní nemocnice Plzeň.
Samozřejmě pokud někdo má potíže, které by mohly souviset s onkologickým onemocněním, měl by je řešit s lékařem bez ohledu na to, kolik mu je let, a nečekat, až je odhalí případný screening.
Příznaků může být mnoho a mohou se lišit u jednotlivých druhů, nicméně lze vyjmenovat alespoň několik zásadních: nevysvětlitelný úbytek váhy, únava, dlouhodobě zvýšená teplota. U některých typů rakoviny se objevují bolesti, změny na kůži, poruchy trávení, zvětšení břicha, krev ve stolici či moči nebo problémy s močením. Důležité je všímat si neobvyklých nebo nových příznaků, které trvají déle než několik týdnů, a včas je řešit s lékařem.
Šest screeningových programů
Na která screeningová vyšetření na pojišťovnu máte nárok, co obnášejí a jak často byste na ně měli chodit?
Screeningové programy
| Druh | Název vyšetření | Pro koho | Jak často |
|---|---|---|---|
| Rakovina prsu | mamograf | ženy 45+ | jednou za dva roky |
| Rakovina tlustého střeva a konečníku | test okultního krvácení, kolonoskopie | muži i ženy, 50+ | jednou za rok test, jednou za deset let kolonoskopie |
| Rakovina děložního hrdla | cytologie | ženy 15+ | jednou za rok |
| Rakovina plic | tomografie | silní kuřáci | jednou za rok |
| Rakovina slinivky | magnetická rezonance, endoskopická ultrasonografie | rizikoví jedinci vytipovaní lékaři | jednou za rok |
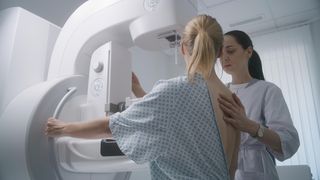
Rakovina prsu
Smysl screeningových vyšetření dokládají následující čísla. „Během 20 let fungování programu screening rakoviny prsu pro ženy nad 45 let bylo provedeno 11 232 950 screeningových mamografií. V 61 971 případech byl odhalen zhoubný nádor, naštěstí drtivá většina z nich byla v časných stadiích, která je možné úspěšně léčit,“ říká Karel Hejduk, vedoucí Národního screeningového centra.
Kdo na něj má chodit: Na bezplatnou mamografii má nárok každá žena od 45. roku života, jedinou podmínkou je žádanka od gynekologa či praktického lékaře. Pokud by ji neměla, může si vyšetření zaplatit sama, stojí obvykle 500 až 900 korun.
Jak probíhá: Mamograf je speciální rentgen, kterým se vyšetřuje každý prs zvlášť, pořizuje se vždy několik snímků z různých úhlů pohledu. Vyšetření může být nepříjemné a pro někoho bolestivé, trvá však jen několik málo minut.
Jak často: Jednou za dva roky, někteří lékaři doporučují si mezitím nechat zkontrolovat prsa ultrazvukem, to si ale žena musí zaplatit, obvykle to vyjde na 700 až 1000 korun. Toto vyšetření mohou preventivně podstupovat i mladší ženy.
Kdo má nárok na víc: Ženy s výskytem rakoviny prsu v rodině nebo s potvrzenou nebezpečnou genovou mutací (BRCA) mohou podstupovat preventivní vyšetření hrazené pojišťovnou už od mladšího věku, než je 45 let. Zvláště do 40 let se používá spíše vyšetření pomocí ultrazvuku, protože prsní tkáň mladších žen není pro rentgenové paprsky klasického mamografu tak dobře prostupná. Vyšetření genů může doporučit například praktik nebo gynekolog, pak je na pojišťovnu, jinak stojí dle pracoviště obvykle tři až devět tisíc korun.
Rakovina tlustého střeva a konečníku
Screening rakoviny tlustého střeva a konečníku má vlastně dvě podoby – donedávna šlo jen o test na skryté neboli okultní krvácení, zjišťovalo se z dodaného vzorku stolice. Teď zní odborné doporučení jinak: Spolehlivější je kolonoskopie neboli vyšetření tlustého střeva sondou zavedenou přes konečník.
„Kolonoskopie je nenahraditelná a významně se snižuje úmrtnost, když ji pacient podstoupí včas. Vysoké procento odhalených prekanceróz v podobě nezhoubných polypů – najdou se až u 30 procent lidí, kdy pacient nemusí mít jasné klinické příznaky – je důležitým ukazatelem, že lidé toto vyšetření nemají odkládat. Šance na úspěšnou léčbu je při včasném odhalení rakoviny skutečně vysoká,“ říká Pavla Adamcová, vedoucí gastroenterologické ambulance brandýské nemocnice.
Polypy testy na skryté krvácení mohou, ale nemusí odhalit, nicméně lékaři se shodují, že lepší než nic je nechat si alespoň kontrolovat stolici na skryté krvácení.
Kdo na něj má chodit: Každý od 50. roku věku. Při výskytu onemocnění u blízkých příbuzných se doporučuje kolonoskopie už před padesátkou, ideálně deset let předtím, než byl věk těch, kdo v mladém věku onemocněli.
Jak probíhá: Test na skryté krvácení – označuje se zkratkou TOSK – spočívá v tom, že pacient doma odebere vzorek stolice do zkumavky, kterou má od praktika, a donese ji zpět, kde lékař vzorek ihned vyhodnotí pomocí jednoduché testovací sady. Před odběrem není nutná žádná dieta. Pokud se krvácení potvrdí, následuje kolonoskopie, která zjistí jeho zdroj. Velmi často to bývají hemoroidy.
Zatímco stolici si nechává vyšetřit zhruba polovina lidí, kterých se to týká, zájem o screeningovou kolonoskopii je o hodně menší kvůli obavám z ní. Vyšetření se týká intimních oblastí, lidé mají navíc strach z bolesti. Obojí má přitom řešení, na vyšetření dostane pacient speciální kalhoty s potřebným otvorem a před zákrokem můžete podstoupit anestezii, což si musíte zjistit předem. Také je třeba počítat s tím, že pár dnů před vyšetřením se musí držet dieta a poté vypít speciální roztok, po kterém se člověk vyprázdní.
Jak často: Ve věku 50 až 54 let jednou ročně test na skryté krvácení nebo jednou za deset let kolonoskopie, nad 55 let test na krvácení jednou za dva roky nebo jednou za deset let kolonoskopie.
Rakovina děložního hrdla
Sledování buněčných nebo tkáňových změn na děložním čípku, které by časem mohly vést k rozvoji rakoviny děložního hrdla, jsou hlavním důvodem, proč chodit na gynekologickou prevenci. „Přednádorové stavy nebolí a neprozrazují je ani žádné příznaky. Společně s vakcinací jsou proto gynekologické prohlídky důležitou součástí prevence rakoviny děložního hrdla. Chirurgické ošetření čípku, které zabraňuje vzniku onemocnění, pak provádíme pouze v případě, že jde o skutečně závažnou prekancerózu,“ vysvětluje profesor Jiří Sláma z gynekologicko-porodnické kliniky Všeobecné fakultní nemocnice v Praze. Méně závažné přednádorové stavy (prekanceróza) se jen sledují, zvláště u mladých žen, protože operativní odstranění části čípku by mohlo v budoucnu komplikovat případné těhotenství.
Kdo na něj má chodit: Každá žena od 15 let. Zvláště mezi mladšími ženami je vysoký podíl těch, které za sebou mají očkování proti lidskému papilomaviru (HPV virům), přesto má smysl tento screening absolvovat, žádné očkování nefunguje stoprocentně – má účinnost asi 90 procent. Jelikož onemocnění způsobuje virus, který se přenáší pohlavním stykem, genetika tu žádnou roli nemá.
Jak probíhá: V rámci gynekologické prevence lékař odebere pomocí tyčinky či kartáčku vzorek – stěr – z děložního čípku, to může trochu pálit, následně ho pošle do laboratoře na cytologické vyšetření.
Jak často: Jednou ročně.
Rakovina prostaty
Nádor prostaty patří k těm méně obávaným, protože se často objevuje až ve vyšším věku a roste velmi pomalu. Ve skutečnosti se ale věk pacientů o něco snižuje. „Nádory prostaty se obvykle týkají mužů po padesátce, zprvu se nijak neprojevují, jsou bezpříznakové. Přibližně 70 procent těchto nádorů roste pomalu, ale když už se ohlásí obtížemi, může být na kompletní odstranění pozdě. To se týká asi 20 procent pacientů,“ vysvětluje profesor Roman Zachoval, předseda České urologické společnosti, proč je tak důležité chodit na screening.
Kdo na něj má chodit: Všichni muži mezi 50 a 69 lety.
Jak probíhá: Zatímco preventivní vyšetření prostaty se provádí přes konečník a patří k těm, o která mají lidé dlouhodobě minimální zájem, nedávno spuštěný program včasného záchytu karcinomu prostaty představuje zásadní změnu. Stačí k němu vzorek krve a vyhodnocení prostatického specifického antigenu neboli PSA. Může ho nechat vyšetřit i praktik v rámci běžné prevence.
Je třeba říci, že zvýšené hodnoty PSA zdaleka ne vždy znamenají, že muž má rakovinu prostaty, naopak to ovšem platí – každý, kdo má rakovinu předstojné žlázy, má tyto hodnoty vyšší. Pokud je v laboratoři odhalí, následují další cílená vyšetření, která diagnózu potvrdí nebo vyvrátí. Krom dalších upřesňujících krevních testů se provádí klinické vyšetření pohmatem přes konečník a ultrazvuk, případně magnetická rezonance.
U rakoviny prostaty se dá čekat, že vývoj navíc půjde směrem ke genetickým testům pro muže z rodin, kde se onemocnění vyskytlo už dříve. Už dnes se ví, že v takovém případě hrozí onemocnění už před padesátkou a má smysl jít na testy PSA v mladším věku.
Jak často: Jednou za dva až čtyři roky, podle naměřených hodnot.
Rakovina plic
Na nádory plic a průdušnice se umírá ze všech druhů rakoviny zdaleka nejčastěji, připadá na ně zhruba čtvrtina všech případů způsobených zhoubným onemocněním. Nemusí přitom jít o fatální diagnózu, ačkoli takovou pověst měla. Možnosti léčby se za poslední čtvrtstoletí hodně zlepšily.
„Rakovina plic je vyléčitelné onemocnění, pokud se diagnostikuje včas. Bohužel přes 80 procent pacientů přichází až s pokročilým a nevyléčitelným onemocněním. Proto je velmi důležité zaměřit se na takový způsob jeho časné detekce, který je jednoduchý, spolehlivý a cenově dostupný,“ upozorňuje lékařský ředitel Národního ústavu pro výzkum rakoviny Marián Hajdúch.
Kdo na něj má chodit: Zjednodušeně řečeno, silní kuřáci. Přesněji řečeno ti, kdo v životě vykouřili 140 tisíc cigaret a více a zároveň spadají do věkové skupiny 55 až 74 let. Přepočteno na krabičky – na tento screening by měl jít každý, kdo po dobu 20 let kouřil krabičku denně. Případně deset let 40 cigaret denně nebo pět let dokonce 80 cigaret denně.
Jak probíhá: Screening zahrnuje vyšetření plicním lékařem a vyšetření plic pomocí nízkodávkové počítačové tomografie (LDCT). Na toto vyšetření může člověka poslat jeho praktik či specialista. Může se objednat i sám, vždy ale musí splňovat výše uvedené podmínky.
Slabým kuřákům se toto vyšetření v rámci plošné prevence neprovádí, stejně jako se nedělá silným kuřákům, kteří trpí závažným onemocněním komplikujícím léčbu případné rakoviny plic – tedy například jiným nádorem nebo srdečním selháním.
Screening rakoviny plic původně nabízelo jen několik pracovišť, letos už je jejich počet vyšší – seznam pracovišť, kde screening plic provádí, najdete ZDE.
Jak často: Jednou ročně.
Rakovina slinivky
Rakovina slinivky patří k nejhůře léčitelným, ale včasné nasazení léčby může alespoň výrazně prodloužit život. „V roce 2030 bude rakovina slinivky druhou nejčastější příčinou úmrtí na nádorová onemocnění po rakovině plic. Snažíme se nalézt nemocné ještě předtím, než se u nich začnou objevovat první obtíže,“ popsal profesor Ondřej Urban, přednosta II. interní kliniky – gastroenterologické a geriatrické Fakultní nemocnice Olomouc, proč byl spuštěn screening rakoviny slinivky.
Kdo na něj má chodit: Tento preventivní program se zaměřuje na cílené vyšetřování rizikových jedinců – konkrétně těch, jejichž celoživotní riziko karcinomu pankreatu je vyšší než pět procent. To jsou lidé, kteří mají dva a více přímých příbuzných s rakovinou slinivky nebo trpí opakovanými akutními záněty či chronickým zánětem tohoto orgánu. Nechat vyšetřit by se měli také lidé s některými genetickými mutacemi – na ty lékaři přijdou například při odhalení a léčbě jiného druhu nádorů.
Rakovina slinivky patří mezi nejhůře léčitelné druhy nádorů, cílem screeningu je v tomto případě především prodloužení délky života. Pokud se na nemoc přijde pozdě, tedy v době, kdy se objevují výrazné příznaky, pohybuje se doba dožití kolem jednoho a půl roku. Pokud se nemoc podaří odhalit v počátcích, je to až šestkrát déle.
Jak probíhá: Vytipovaní jedinci by se měli nechat vyšetřit ve specializovaných centrech, kterých je v Česku necelých dvacet. Přehled center specializujících se na rakovinu slinivky najdete ZDE.
Na screening pacienta může poslat praktik, ale také gastroenterolog, chirurg, onkolog nebo genetik. Slinivka se vyšetřuje pomocí magnetické rezonance a endoskopické ultrasonografie.
Jak často: Jednou ročně.
Kompletní onkologická prohlídka
Kromě screeningových preventivních vyšetření může člověk absolvovat kompletní onkologickou preventivní prohlídku. Nabízí ji například Masarykův onkologický ústav v Brně a je určena lidem bez příznaků. Trvá obvykle tři až čtyři hodiny, zahrnuje různá podrobná vyšetření a stojí deset až 13 tisíc korun podle toho, zda člověk přijde ve všední den nebo o víkendu. Je třeba se objednávat s předstihem, termíny jsou obsazené nejméně půl roku dopředu.
Podobné komplexní prohlídky zaměřené nejen na rakovinu, ale často také civilizační choroby a genetiku nabízejí i některé soukromé kliniky profilující se jako zařízení s nadstandardní péčí. Výhodou je, že člověk může vše podstoupit v jediný den, nevýhodou vysoká cena dosahující několika desítek tisíc korun.
Podle profesora Ondřeje Slabého, molekulárního biologa a ředitele Biologického ústavu brněnské lékařské fakulty, není nic podobného nutné. „Pro většinu lidí s běžným rizikem je zcela dostačující zapojit se do státem hrazených screeningových programů, pravidelně chodit k praktickému lékaři a řídit se doporučeními pro zdravý životní styl. Tím pokryjete většinu skutečně účinných preventivních opatření,“ vysvětluje lékař.
Autorka je šéfredaktorkou webu Vitalia.cz.
Český pacient
Seriál Seznam Zpráv o nemocech, které nejvíc trápí Česko. Rozebíráme v něm, na co nejčastěji umíráme, co nejvíce podceňujeme i co s tím můžeme dělat. Přinášíme příběhy, komentáře odborníků, statistiky i nejnovější poznatky z léčby. A k tomu praktické rady, jak pečovat o zdraví dřív, než bude pozdě.
Počet případů roste – téměř všech nádorů. Paradoxně to ale může být i dobrá zpráva.
Zabiják srdce
Srdeční nemoci zabíjejí nejvíc Čechů. Pacientů se srdečním selháním může být za 15 let více než milion. Jak jsme na to připraveni?