Článek
Článek si také můžete poslechnout v audioverzi.
„Dnes téměř nepoznáte rodinu, kde by někdo ve vyšším věku neměl Alzheimerovu nemoc,“ konstatuje Robert Rusina, přednosta Neurologické kliniky Fakultní nemocnice Hradec Králové.
Neurologických onemocnění v Česku stále přibývá – podle oficiálních statistik jimi trpí přes 650 tisíc lidí. Ačkoliv nejnovější data zatím nejsou k dispozici, odborníci odhadují, že jen s demencí dnes žije 150 až 200 tisíc pacientů. Většina z nich má právě Alzheimerovu nemoc. Do roku 2050 může jejich počet vzrůst až na 300 tisíc. Zároveň stoupá i výskyt Parkinsonovy choroby nebo migrén.
Stárnoucí Husákovy děti
Hlavní příčinu nárůstu není těžké odhadnout – stojí za ním především stárnutí populace. Příkladem může být zmiňovaná Alzheimerova nemoc: Zatímco u lidí kolem 65 let postihuje asi pět procent populace, v osmdesáti letech už má nemoc až každý třetí a v devadesáti téměř polovina. Choroba navíc dvakrát častěji zasahuje ženy než muže.
Největší nápor nás čeká brzy. Počty nemocných výrazně narostou ve chvíli, kdy do důchodového věku začnou ve velkém vstupovat Husákovy děti – silné ročníky narozené v 70. letech.
Celosvětově se u neurologických onemocnění navíc zhoršuje počet takzvaných ztracených let (DALY - Disability-Adjusted Life Years - ukazatel kvantifikující počet ztracených let života z důvodu invalidity nebo předčasného úmrtí).
„Za posledních 30 let vzrostl z důvodů neurologických onemocnění tento ukazatel o 18 procent, což je poměrně vysoké číslo. Neurologická onemocnění přitom představují druhou nejčastější příčinu úmrtí,“ komentuje profesor neurologie Robert Jech z 1. lékařské fakulty UK a VFN v Praze.
Pokud ale odstraníme faktor věku, data nám ukazují úplně jiný obrázek: počet ztracených let naopak celosvětově klesl o 27 procent. „Jak populace stárne, logicky roste počet neurologických onemocnění. Pokud však tento věkový efekt odstraníme, zjistíme, že díky pokročilým metodám léčby pacienti žijí kvalitnější život,“ dodává Robert Jech. Roli hraje i velký pokrok v diagnostice.
Tichá epidemie
Stárnutí populace nicméně není úplnou odpovědí na otázku, proč je neurologických pacientů více. Příkladem může být Parkinsonova nemoc. „Mluví se o ,tiché epidemii‘. Když se podíváme na trend za posledních 31 let, konkrétně mezi lety 1990 a 2021, prevalence celosvětově vzrostla o 274 procent. I při zohlednění věku ale zůstává nárůst o 61 procent. Proč tomu tak je, přesně nevíme,“ upozorňuje Robert Jech.
Zřejmě jde o vnější faktory - například toxické látky. „Výskyt je vyšší v zemědělských oblastech než ve městech, což se dává do souvislosti se zemědělstvím – tedy s pesticidy, herbicidy nebo jinými chemikáliemi,“ dodává.
Na rozdíl od Alzheimerovy nemoci, kde dominuje ztráta paměti, u Parkinsonovy nemoci dominuje ztráta pohyblivosti – ztuhlost, zpomalení pohybů, klidový třes nebo mimovolní pohyby. V Česku se týká přibližně 50 tisíc pacientů.
Co zmůžeme sami
Na problém by se podle zdravotníků mělo připravit nejen zdravotnictví a sociální systém, ale i každý z nás. Až 45 procent případů demence souvisí s faktory, které můžeme do určité míry ovlivnit. Vyplývá to z rozsáhlé studie odborného časopisu Lancet, publikované loni.
O jaké konkrétně jde?
V raném věku hraje zásadní roli míra vzdělání – čím víc mozek využíváme a rozvíjíme, tím je odolnější vůči pozdějšímu postižení. Ve středním věku se přidávají další vlivy, které si často ani neuvědomujeme. Například porucha sluchu – pokud se včas odhalí a člověk začne používat naslouchátko, prokazatelně tím snižuje riziko rozvoje demence.
Roli hrají i neléčené deprese, úrazy hlavy nebo vysoký krevní tlak – pokud se začne léčit už kolem čtyřicátého roku, má to pozitivní dopad na mozek ve stáří. Významný je také pravidelný pohyb.
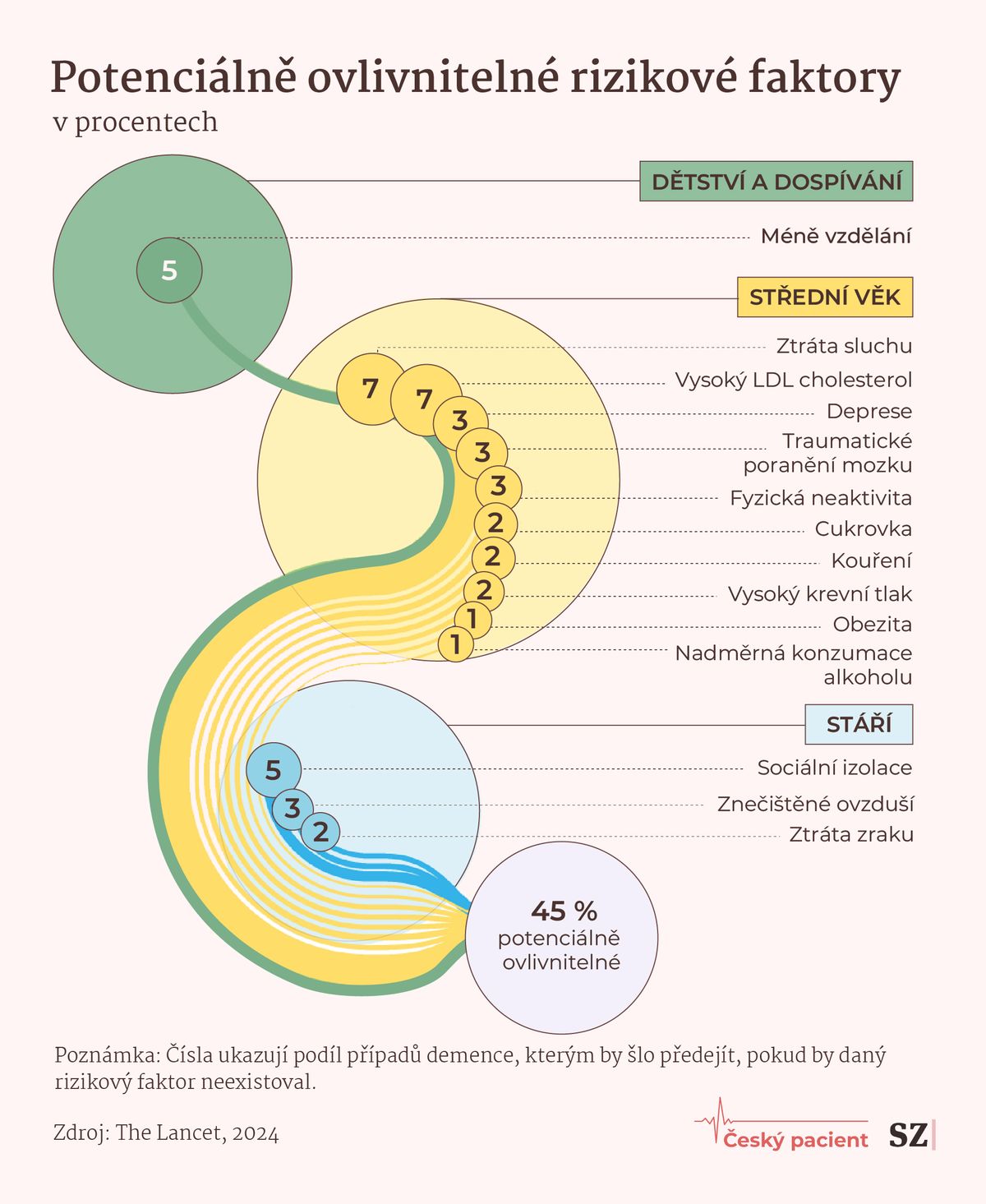
Až 45 procent případů demence je způsobeno potenciálně ovlivnitelnými faktory.
K rizikovým faktorům však patří i ty, které dobře známe z jiných oblastí – například kouření, obezita nebo nadměrná konzumace alkoholu. „To je velmi důležité sdělení – faktory, které vedou k civilizačním onemocněním, nejsou rizikové jen pro oběhový systém, ale i pro mozek,“ podotýká Robert Rusina.
Ve vyšším věku pak na zdraví mozku významně doléhá i sociální izolace – pokud člověk ztrácí kontakty a přestává komunikovat s okolím, mozek není dostatečně stimulován a začne být zranitelnější.
„Není důležitý pouze jeden faktor, ale spíše jejich kombinace. Když to shrneme: používat mozek od mládí, co nejvíce se zajímat o dění kolem sebe, vyhledávat sociální kontakty, interagovat a k tomu mít rozumnou životosprávu a pravidelný fyzický pohyb,“ zdůrazňuje neurolog.
Nová léčba? Možná už příští rok
Neurodegenerativní diagnózy (nejčastěji právě demence a Parkinsonova nemoc) často končí smutně. Nemoci totiž pořád neumíme úplně vyléčit. Přesto medicína udělala obrovský skok vpřed – a při včasném záchytu dokážeme průběh částečně zmírnit.
U Parkinsonovy nemoci byla velkým průlomem takzvaná adaptivní stimulace. „Neurostimulátor se sám rozhoduje, kdy bude mozek stimulovat, respektive mozek sám si říká, kdy potřebuje stimulaci a kdy ne. To znamená, že přístroj už v podstatě dostal právo kontrolovat mozek,“ přibližuje Robert Jech. V Česku se tak začalo léčit několik prvních pacientů.
U Alzheimerovy choroby pak jistou naději představuje především biologická léčba. Zaměřuje se na jednu z příčin onemocnění – ukládání takzvaného beta-amyloidu v mozku. Takové léky dokáží množství této bílkoviny v mozkové tkáni snížit, a tím zpomalit rozvoj nemoci až o tři roky. Po více než dvaceti letech se objevuje nová reálná šance k ovlivnění průběhu Alzheimerovy nemoci.
V Evropě momentálně probíhá schvalování dvou účinných látek. Jedna už souhlas regulačních orgánů získala, druhá na rozhodnutí Evropské lékové agentury (EMA) stále čeká. Pokud vše půjde podle plánu, mohla by být první z těchto biologických léčeb dostupná v Česku už příští rok.
Několik problémů
Léčba ale není pro každého. Určena je pouze pacientům v časném stadiu, u nichž je přítomnost beta-amyloidu jednoznačně prokázaná a kteří splní další – zatím připravovaná – kritéria.
Nese s sebou také určitá rizika. „Paradoxně léčba Alzheimerovy nemoci, pokud by trvala příliš dlouho nebo byla podávána ve vyšších dávkách, může způsobit krvácení do mozku, tedy mrtvici,“ podotýká neurolog Jech.
Navíc jde o velmi nákladnou terapii jak z pohledu finančního, tak i času, který pacient musí strávit v souvislost s potvrzením diagnózy a v průběhu léčby (pravidelné podávaní infuzí a opakované kontrolní magnetické rezonance). To všechno je potřeba společně s pacientem a jeho rodinou zvážit.
„Léčba zahájená na úplném začátku nemoci prodlužuje o dva až tři roky dobu, kdy zůstávají pacienti soběstační, a z dlouhodobého hlediska šetří náklady na pečovatelskou podporu. Výhledově se oddálí nutnost umístění do institucí a rodiny, které o své blízké pečují, budou moci dál normálně fungovat,“ upozorňuje neurolog Rusina.
Zapomínání není norma
Péče o pacienty s demencí se za poslední roky významně posunula. Podle profesora Rusiny se zvyšuje povědomí o nemoci a lidé jsou k příznakům pozornější.
Co konkrétně sledovat? Varovnými signály mohou být zmatenost, i drobné výpadky paměti nebo ztráta orientace. Zpočátku mohou být nenápadné.
„Typicky můžeme uvést seniora, který žije sám a už několik let se mu horší paměť – lidé v jeho okolí si problém uvědomí ve chvíli, kdy je začne obviňovat, že mu schovávají věci nebo se ho snaží otrávit a podobně. V takové chvíli je vhodné, aby se pečující obrátili nejlépe na jeho praktického lékaře, eventuálně na psychiatra,“ radí Klára Knápková, psychiatrička z M&K psychiatrie.
„Zapomínání není normální součástí stárnutí. Jakékoliv poruchy paměti ve vyšším věku by neměly být podceňovány. Neznamená to, že každá porucha paměti je Alzheimerova nemoc, ale protože nemoc začíná zapomínáním, neměli bychom to přehlížet,“ doplňuje Rusina.
Změny v systému
Zlepšit situaci má i tzv. Národní akční plán pro Alzheimerovu nemoc, schválený vládou v roce 2021. V rámci něj byla loni vydána jednotná mezioborová doporučení – důležitý krok, protože péče o pacienty byla dosud často roztříštěná mezi neurology, psychiatry, geriatry a praktické lékaře.
Nové dokumenty mají zajistit, že pacienti dostanou kvalitní péči bez ohledu na to, kam se obrátí. Zároveň mají urychlit diagnostiku, protože pacienti se často k odborníkům dostávají příliš pozdě.
„Součástí těchto doporučení je také vymezení role jednotlivých odborností. Je jasnější, kterému pacientovi více pomůže neurolog, kterému geriatr a u koho je vhodné zapojit psychiatra. Klíčová je koordinační role praktického lékaře, který problém odhalí jako první a rozhodne, zda se o pacienta postará sám, nebo ho odešle k odborníkovi,“ popisuje důležitost doporučení profesor Rusina.
Zásadní roli může sehrát také screening demence, který provádějí praktičtí lékaři u lidí ve věku mezi 65 a 80 lety. I proto je důležité nezanedbávat pravidelné preventivní prohlídky.
Národní akční plán pro Alzheimerovu nemoc
Národní akční plán pro Alzheimerovu nemoc a obdobná onemocnění 2020–2030 (NAPAN) je dokument, kterým Česko reaguje na rostoucí počet lidí trpících demencí. Jeho cílem je sjednotit dosud roztříštěné přístupy k diagnostice, léčbě a péči a navrhnout efektivnější fungování celého systému.
V rámci plánu vznikla mezioborová doporučení založená jak na poznatcích z mezinárodních studií, tak na zkušenostech z české praxe. Tato doporučení mají sloužit jako jednotné vodítko pro zdravotníky a přispět k lepší koordinaci péče o pacienty.
Co dál?
Přesto v systému zůstávají zásadní slabiny. Jedním z největších problémů je osamělost pacientů. „Řada seniorů žije sama, bez dostatečného zázemí. K lékaři se často dostanou až ve chvíli, kdy si okolí všimne, že nezvládají běžný život,“ upozorňuje Rusina.
Studie přitom ukazují, že tam, kde funguje rodina a pacient má oporu, se nemoc vyvíjí pomaleji.
Podpora blízkých je pro kvalitu života klíčová – i proto odborníci připomínají, že demence není nemoc jednotlivce, ale celé rodiny.
Velké rozdíly přetrvávají i mezi regiony – jak v dostupnosti péče, tak v povědomí o nemoci. „Ve velkých městech je systém propracovanější, v některých regionech ale lidé péči shánějí mnohem obtížněji,“ dodává Rusina.
Pečující se navíc často ocitají ve velmi náročné situaci, aniž by se jim včas dostalo podpory. „Dlouho jsme reagovali až v momentě, kdy péče začala selhávat – když se objevila únava, vyčerpání, první příznaky vyhoření. Na pečující musíme myslet od samého začátku,“ říká neurolog.
Podle něj je třeba budovat systém, který bude vstřícný nejen k pacientům, ale i k těm, kdo jim pomáhají. „Chceme, aby se pacient i jeho rodina naučili s nemocí žít,“ uzavírá Rusina.
Český pacient
Seriál Seznam Zpráv o nemocech, které nejvíc trápí Česko. Rozebíráme v něm, na co nejčastěji umíráme, co nejvíce podceňujeme i co s tím můžeme dělat. Přinášíme příběhy, komentáře odborníků, statistiky i nejnovější poznatky z léčby. A k tomu praktické rady, jak pečovat o zdraví dřív, než bude pozdě.
Které texty jsme pro vás připravili?
Strašák jménem rakovina
Počet případů rakoviny roste – proč to může být dobrá zpráva? Na jaká preventivní screeningová vyšetření máte nárok a jaké jsou nejnovější možnosti léčby?
Zabiják srdce
Srdeční nemoci zabíjejí nejvíc Čechů. Jak se bránit a co umí moderní léky? Jak přesně škodí srdci počasí, káva, vysoký či nízký krevní tlak? Infarkt a mrtvice se projevují jinak u žen než u mužů. Jaké jsou příznaky?















